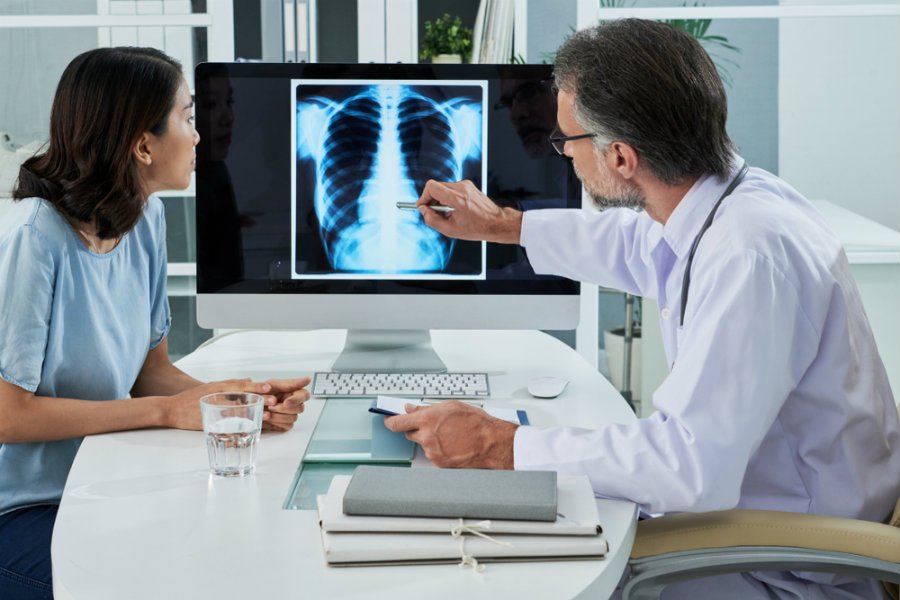
Ένα από τα δύσκολα καθήκοντα του γιατρού είναι η ανακοίνωση νέων που είναι επώδυνα για τον ασθενή και τους συγγενείς τους.
Τα δυσάρεστα νέα δεν αφορούν μόνο στη διάγνωση καρκίνου ή κάποιας υποτροπής του, που είναι μια καθημερινότητα για τις ειδικότητες των ογκολόγων, αλλά επίσης μπορεί να αφορούν μία χρόνια ασθένεια, όπως ο διαβήτης, μία σοβαρή απώλεια όπως η ανάγκη να γίνει ακρωτηριασμός, ή ακόμη μία δύσκολη και επίπονη θεραπεία που μπορεί να είναι και ιδιαίτερα πολυδάπανη.
Πριν από μερικές δεκαετίες ήταν συνήθεια να μην ανακοινώνονται τα άσχημα νέα στον ασθενή. Έτσι, για παράδειγμα το 1961 μία έρευνα σε ένα δείγμα γιατρών έδειξε ότι το 88% συνήθως δεν ανακοίνωναν τη διάγνωση του καρκίνου, κυρίως για να διατηρήσει ο ασθενής την “αισιοδοξία “του και για να μπορεί να συνεργαστεί καλύτερα στη θεραπεία του, ή για να μην “απογοητευθεί” τελείως. Αυτή η πρακτική τα τελευταία χρόνια έχει αλλάξει, αλλά διαφέρει από χώρα σε χώρα, λόγω πολιτισμικών παραγόντων.
Σε πρόσφατη μελέτη σε δείγμα γιατρών, το 45% δήλωσε ότι ο ασθενής , για λόγους αρχής, θα πρέπει πάντοτε να πληροφορείται για τη διάγνωση. Όμως, μόνο το 25% δήλωσε ότι αυτό το εφαρμόζει στην καθημερινή του άσκηση. Επίσης, είναι ενδιαφέρον ότι το 86% ανέφερε ότι είναι σημαντικό και αναγκαίο να υπάρχουν οδηγίες για τον τρόπο με τον οποίο πρέπει να γίνεται η πληροφόρηση.
Στην Ελλάδα οι γιατροί τείνουν να λένε την αλήθεια στον ασθενή συχνότερα τώρα απ΄ ότι στο παρελθόν, αλλά οι περισσότεροι εξακολουθούν ακόμη να αναφέρουν την αλήθεια μόνο στους άμεσους συγγενείς. Στην Ελλάδα, οι γιατροί συχνά δέχονται πιέσεις και από τους ίδιους τους συγγενείς να μην πληροφορήσουν τον ασθενή με φράσεις όπως “εγώ που τον ξέρω καλά, ξέρω πως δεν θα αντέξει την αλήθεια” κλπ. Αυτό, όμως, συχνά, καθρεφτίζει τους δικούς τους φόβους και ανησυχίες και κατά κάποιο τρόπο υποτιμά το ψυχικό σθένος των ασθενών. Παρόλα αυτά, διεθνώς πλέον, το ερώτημα δεν είναι αν θα πρέπει να πληροφορείται ο ασθενής, τα δυσάρεστα νέα, αλλά με ποιο τρόπο θα πρέπει να πληροφορείται.
Υπάρχει αξιόλογη σύγχρονη βιβλιογραφία με οδηγίες προσέγγισης του ασθενούς και κοινό συμπέρασμα είναι ότι είναι αναγκαία μαθήματα επικοινωνίας στους ειδικευόμενους γιατρούς. Αυτή η ανάγκη έχει επισημανθεί από τη δεκαετία του ΄70, αλλά ακόμη δεν έχει γίνει συστηματική αντιμετώπιση του θέματος μέσα από τις Ιατρικές Σχολές και οι προσπάθειες προς αυτή την κατεύθυνση είναι ακόμη ανεπαρκείς.
Εμπόδια στην αποτελεσματική επικοινωνία πληροφόρησης δυσάρεστων νέων είναι κυρίως:
- μπορεί στην ομάδα να εμπλέκονται πολλοί γιατροί και ειδικότητες, οπότε δεν είναι ξεκάθαρο ποιος θα πρέπει να ανακοινώσει τα νέα.
- το πώς παρουσιάζονται τα νέα μπορεί να επιδράσει στο πως κατανοεί και προσαρμόζεται ο ασθενής σε αυτά.
- ο ίδιος ο γιατρός αντιμετωπίζει κάποιους φόβους, όπως το φόβο ότι ο ασθενής μπορεί να τον κατηγορήσει, το φόβο ότι μπορεί να προκαλέσει πόνο στον ασθενή, το φόβο ότι μπορεί να μη γνωρίζει τις απαντήσεις σε όλες τις πιθανές ερωτήσεις του ασθενούς και ακόμη τους δικούς του φόβους για την ασθένεια και το θάνατο.
- οι γιατροί έχουν μικρή ή και καθόλου συστηματική εκπαίδευση στο πώς να ανακοινώνουν δυσάρεστα νέα και συχνά θεωρούν ότι δεν υπάρχει αρκετός χρόνος για την επικοινωνία των “νέων”.
Οι ασθενείς που δέχονται τα άσχημα νέα τα αξιολογούν σε σχέση με την επιστημονική ικανότητα του γιατρού, την τιμιότητα, την προσοχή, και το χρόνο που αφιερώνει ο γιατρός σε ερωτήσεις. Μεγάλη σημασία για τον ασθενή έχει ακόμη η διατύπωση μίας ξεκάθαρης και κατανοητής διάγνωσης και η χρησιμοποίηση ξεκάθαρης γλώσσας. Για τους συγγενείς είναι σημαντικό να υπάρχει κάποιος ιδιαίτερος χώρος (όχι δημόσια), η στάση του γιατρού, η κατάρτιση του, η ξεκάθαρη γλώσσα και αρκετός χρόνος για ερωτήσεις.
Πολλοί γιατροί ισχυρίζονται ότι το πώς πληροφορείς δυσάρεστα νέα είναι ένα ταλέντο που ή το έχει κανείς, ή δεν το έχει. Αυτή η άποψη είναι λανθασμένη. Οι γιατροί που έχουν καλή επικοινωνία με τους ασθενείς, ιδιαίτερα σε δύσκολες συνθήκες, αναφέρουν ότι το να επικοινωνούν δυσάρεστα νέα είναι μια δεξιότητα που απέκτησαν μετά από πολύ εξάσκηση. Επίσης, μελέτες πάνω σε θέματα εκπαίδευσης γιατρών δείχνουν ότι οι δεξιότητες επικοινωνίας μαθαίνονται και ότι τα αποτελέσματα παραμένουν πολύ καιρό μετά το πέρας των μαθημάτων.
Οι οδηγίες που μπορούν να διευκολύνουν την επικοινωνία και την ανακοίνωση δυσάρεστων νέων, σύμφωνα με τη βιβλιογραφία είναι οι ακόλουθες:
Προετοιμασία
- Να υπάρχει χώρος όπου ο γιατρός και ο ασθενής θα είναι μόνοι, κατά προτίμηση σε οικείο και γνωστό περιβάλλον, όπου θα κάθονται άνετα.
- Ο γιατρός να φροντίσει να υπάρχουν όσο το δυνατόν ελάχιστες διακοπές, έχοντας τακτοποιήσει όλες τις εκκρεμότητες.
- Να γνωρίζει ο γιατρός επαρκώς το ιστορικό και την κλινική κατάσταση του ασθενούς.
- Να ερωτηθεί ο ασθενής ποιον/ ποιους από όσους τον συνοδεύουν θα ήθελε παρόντα (μελέτες δείχνουν ότι οι ασθενείς έχουν διαφορετικές απόψεις για το ποιόν από όσους τον συνοδεύουν θέλουν παρόντα)
- Ο ιατρός να έχει οπτική επαφή με τον ασθενή.
Η Αρχή
Είναι σημαντικό για το γιατρό να καταλάβει πως αντιλαμβάνεται την κατάσταση ο ασθενής και τι ήδη γνωρίζει. Μια ερώτηση όπως “Τι σου έχουν πει για το πρόβλημα;”, ή ” θυμάσαι γιατί κάναμε αυτήν την εξέταση;” μπορεί να διαφωτίσουν το γιατρό για το τι γνωρίζει ο ασθενής π.χ. “μου είπαν ότι έχω καρκίνο στον πνεύμονα και χρειάζομαι εγχείρηση”, ή για το τι κατάλαβε ο ασθενής ή αν είναι σε άρνηση “ο γιατρός είδε μια σκιά στην ακτινογραφία και μου είπε να κάνω εξετάσεις”, ή για την ψυχική κατάσταση του ασθενούς “ανησυχώ τόσο πολύ ότι μπορεί να έχω καρκίνο που δεν έχω κοιμηθεί για μια βδομάδα”.
Με αυτές τις προκαταρτικές ερωτήσεις ο γιατρός θα μπορέσει να καταλάβει το πώς αντιλαμβάνεται την κατάστασή του ο ασθενής, θα του δοθεί η ευκαιρία να διορθώσει τυχόν λάθος πληροφόρηση, αλλά κυρίως θα επικοινωνήσει τα νέα στο επίπεδο κατανόησης του ασθενούς.
Θέλει να μάθει ο ασθενής και πόσα θέλει να ξέρει;
Ο γιατρός πρέπει να πάρει την άδεια του ασθενούς για να του πει τα νέα. Προτάσεις όπως “έχω τα αποτελέσματα των εξετάσεων, θέλετε να τα συζητήσουμε; ” προετοιμάζουν τον ασθενή για την πληροφόρηση, αν και εφόσον την θέλει.
Είναι χρήσιμο να ξέρει ο ιατρός πόσες λεπτομέρειες να δώσει. Εάν πει κάτι όπως ” μερικοί ασθενείς μου θέλουν να καλύψω όλες τις ιατρικές λεπτομέρειες, άλλοι προτιμούν τη γενική εικόνα, εσείς τι θα θέλατε τώρα;” δίνει την ελευθερία στον ίδιο τον ασθενή να ορίσει το επίπεδο της πληροφόρησης καθώς επίσης και να το αλλάξει σε μια άλλη συνάντηση.
Προειδοποίηση-εμβολιασμός
Μπορεί να αρχίσει η πληροφόρηση με μια προειδοποίηση όπως π.χ. “μου φαίνεται πώς είναι κάπως σοβαρό” και να αφήσει μία παύση, ώστε να δώσει την ευκαιρία στον ασθενή να εκφρασθεί, αν θέλει. Αυτό λειτουργεί και ως μια προειδοποίηση-εμβόλιο για τα νέα που θα ακολουθήσουν.
Πληροφόρηση
Είναι να καλό να έχει προετοιμάσει ο γιατρός από πριν τη σειρά των θεμάτων προς συζήτηση. Αν π.χ. τα νέα είναι η διάγνωση, τότε τα θέματα που θα συζητηθούν μπορεί να είναι η διάγνωση και οι επιλογές θεραπείας.
Η πληροφόρηση πρέπει να δίνεται σε δόσεις και ενδιάμεσα να ερωτάται ο ασθενής εάν είναι ξεκάθαρες οι πληροφορίες π.χ. “εδώ θα σταματήσω για λίγο, μήπως έχετε κάποιες ερωτήσεις”. Ο ιατρός πρέπει να αποφεύγει το μονόλογο. Η γλώσσα που χρησιμοποιεί να είναι απλή, όχι τεχνική και όλους τους ιατρικούς όρους θα πρέπει να τους μεταφράζει σε καθημερινή γλώσσα.
Συναισθήματα
Σε όλη τη διάρκεια της συνάντησης ο γιατρός θα πρέπει να αναγνωρίζει και να αντιλαμβάνεται τα συναισθήματα και τις αντιδράσεις του ασθενούς και να ανταποκρίνεται σε αυτά . “Καταλαβαίνω ότι έχεις αναστατωθεί πολύ από τα νέα” δείχνει ανταπόκριση στα συναισθήματα. Εάν είναι δύσκολο να αναγνωρίσει τα συναισθήματα, ο γιατρός μπορεί απλά να ρωτήσει “Μπορείτε να μου μιλήσετε λίγο για το πώς νιώθετε;”. Επίσης, είναι σημαντικό να υπάρχουν και παύσεις, ώστε ο ασθενής να έχει τη δυνατότητα να αφομοιώσει τα νέα και να εκφράσει τα συναισθήματα του.
Περίληψη και στρατηγική
Μετά από δυσάρεστες ειδήσεις είναι φυσικό κάποιοι ασθενείς να νιώθουν αβεβαιότητα και απομόνωση. Ο γιατρός μπορεί να μειώσει το άγχος τους σημαντικά κάνοντας μια περίληψη αυτών που συζητήθηκαν, ελέγχοντας την κατανόηση του ασθενούς και προγραμματίζοντας τα επόμενα βήματα. Τελειώνοντας, ο γιατρός θα πρέπει να διαβεβαιώσει τον ασθενή ότι θα είναι πάντα διαθέσιμος να βοηθήσει και να απαντήσει σε ερωτήσεις.
Ιφιγένεια Mακρή Ph.D
Post-doctorate Kλινικής Ψυχολογίας
Πηγή: hygeia